ホメオスタシスの歪みと小径線維ニューロパチー(SFN)
からだの外からのストレスな刺激(ストレッサー)から、からだの状態を安定させ健康を維持するしくみをホメオスタシス(恒常性)といい、適応反応をすることをアロスタシスといいます。まとめてホメオスタシス(恒常性)として説明します。
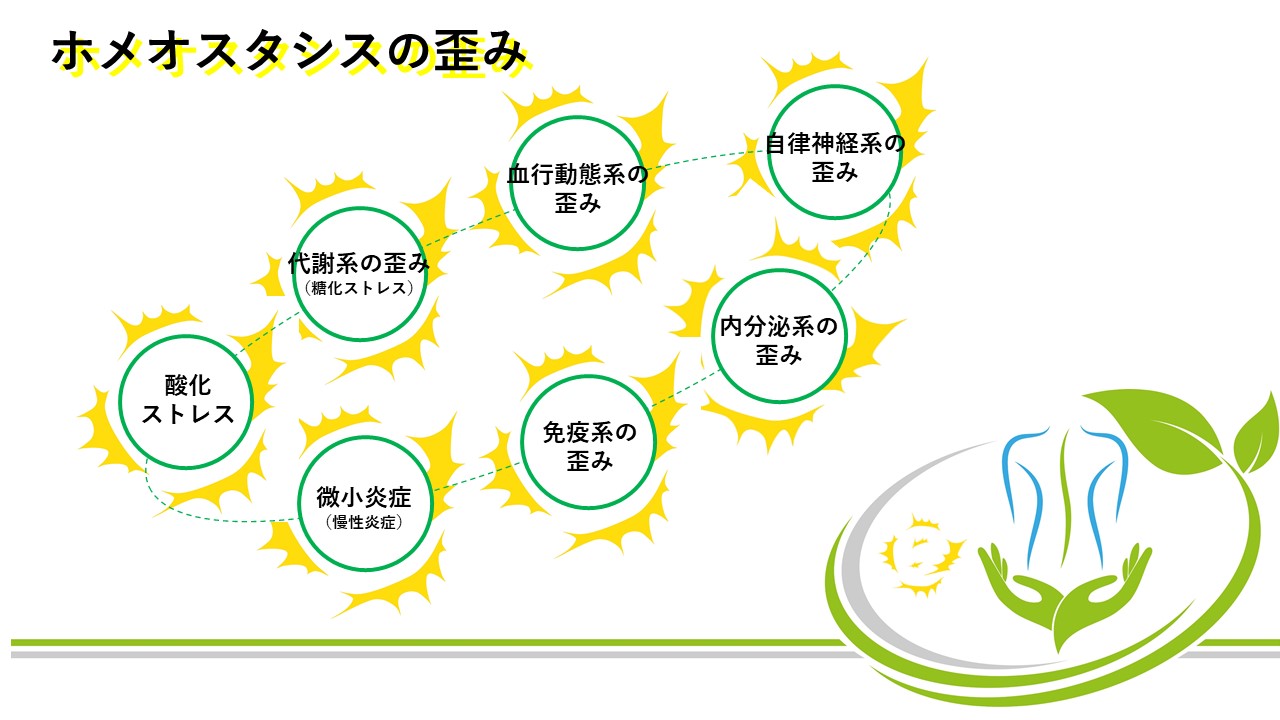
ホメオスタシス(恒常性)の種類はさまざまです。その中で、small fiber(Aδ線維とC線維)に大きな影響を与え、痛みや疲労に主に関わっているものを、永田勝太郎先生は以下にように挙げました。特に、4~6を重視しました。また、4~6と関連して7が挙げられます。
1,自律神経系の歪み
2,内分泌系の歪み
3,免疫系の歪み
4,血行動態系の歪み
5,代謝系の歪み(特に糖化ストレス)
6,酸化ストレス
7,微小炎症(慢性炎症)
・永田勝太郎, 志和悟子, 大槻千佳ほか:線維筋痛症の発症要因の追究:糖化, 酸化, 血行動態について. 慢性疼痛 39(1): 114-118, 2020
・喜山克彦, 永田勝太郎:機能性身体症候群の筋骨格系疼痛に対してホメオスタシスの歪みを中核病理とする意義. 慢性疼痛 40(1):103-108,2021
・喜山克彦:痛み・疲労と小径線維ニューロパチー(SFN):ナラティブレビュー. Comprehensive Medicine 全人的医療 21(1): , 2022 in printing
自律神経系の歪みと小径線維ニューロパチー(SFN)
自律神経の節後線維は small fiber であるC線維です。また節前線維はほとんどがB線維です。
ホメオスタシスの歪みにより自律神経の小径線維ニューロパチー(小径線維介在自律神経機能障害:SFMAD)が発症します。そして多臓器機能障害による多彩な身体症状を呈します。
21歳前に発症した小径線維ニューロパチー(SFN)の41人のうち、98%に自律神経機能障害(心血管系90%、胃腸系82%、泌尿器系34%)が観られ、慢性頭痛が63%であったとの報告があります。
・Oaklander: AL,: Herzog ZD, Downs H et al: Objective evidence that small-fiber polyneuropathy underlies some illnesses currently labeled as fibromyalgia, Pain 154(11): 2310-2316, 2013
・Levine: TD: Small Fiber Neuropathy: Disease Classification Beyond Pain and Burning. Journal of Central Nerve System Disease 10: 1-6, 2018
・Oaklander AL, Klein MM: Evidence of Small-Fiber Polyneuropathy in Unexplained, Juvenile-Onset, Widespread Pain Syndromes. PEDIATRICS 131(4):1091-1100, 2013
線維筋痛症(FM)の患者さんに対する自律神経系の機能障害の報告があります。線維筋痛症(FM)は、ほぼ小径線維ニューロパチー(SFN)であるとします。
線維筋痛症(FM)患者さんの260人に対する自律神経機能検査である心拍変動測定解析により、副交感神経系機能不全が64.4%と最多であったとの報告があります。
線維筋痛症(FM)患者さんの起立負荷における心電図所見で35.4%は自律神経の過敏性を示すTⅡの0.2mV以上の減高を示しました。
線維筋痛症(FM)患者さんの254人に対する心血管系の自律神経機能検査であるヘッドアップチルト試験において、臥位と立位の低血圧は44.5%、起立性低血圧は42.1%でそれらのうち臥位で低血圧が立位でさらに血圧が下降するタイプが26.6%であり、体位性起立頻脈症候群(POTS)が12.5%であったとの報告があります。
・永田勝太郎:機能性身体症候群(FSS)としての慢性疼痛-線維筋痛症の臨床から-. 慢性疼痛 32: 25-32, 2013
・永田勝太郎:線維筋痛症の背後に潜む疾患. 慢性疼痛 34: 191-194, 2015
内分泌系と小径線維ニューロパチー(SFN)
ヒトは、身体的(からだ)、心理的(こころ)、社会的(環境や参加)、実存的(やりがい、生きがい、生きざま、生きる意味)のストレスを受けます。
ストレスとは、ホメオスタシスが脅かされて不調和となった状態のことです。
そして、ホメオスタシスを再確立することを目的とした適応的ストレス反応(adaptive stress response)によって、打ち消さなければならない状態を表しています。

これらのストレスから視床下部-脳下垂体-副腎軸(hypothalamic-pituitary-adrenal-axis:HPA axis)は身体を守ります。
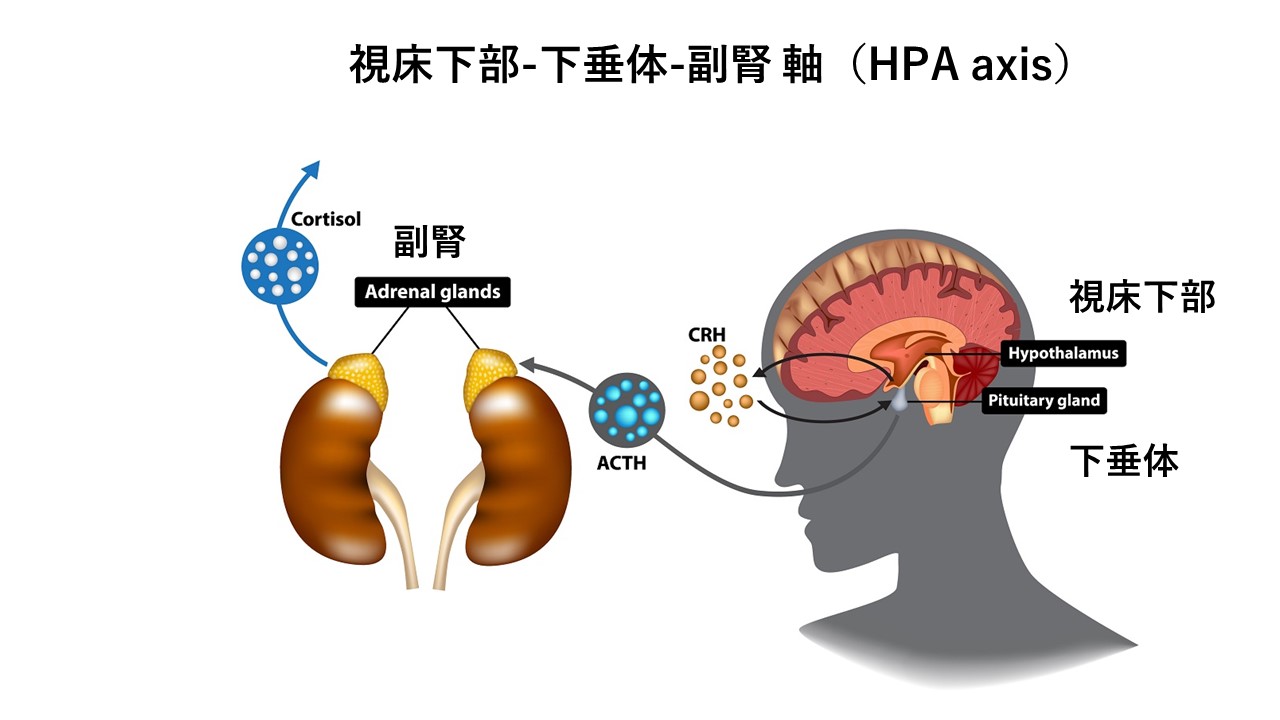
【HPA axis とストレス反応系】

ストレス反応系の主要な構成要素はHPA axisと交感神経系(SNS)です。
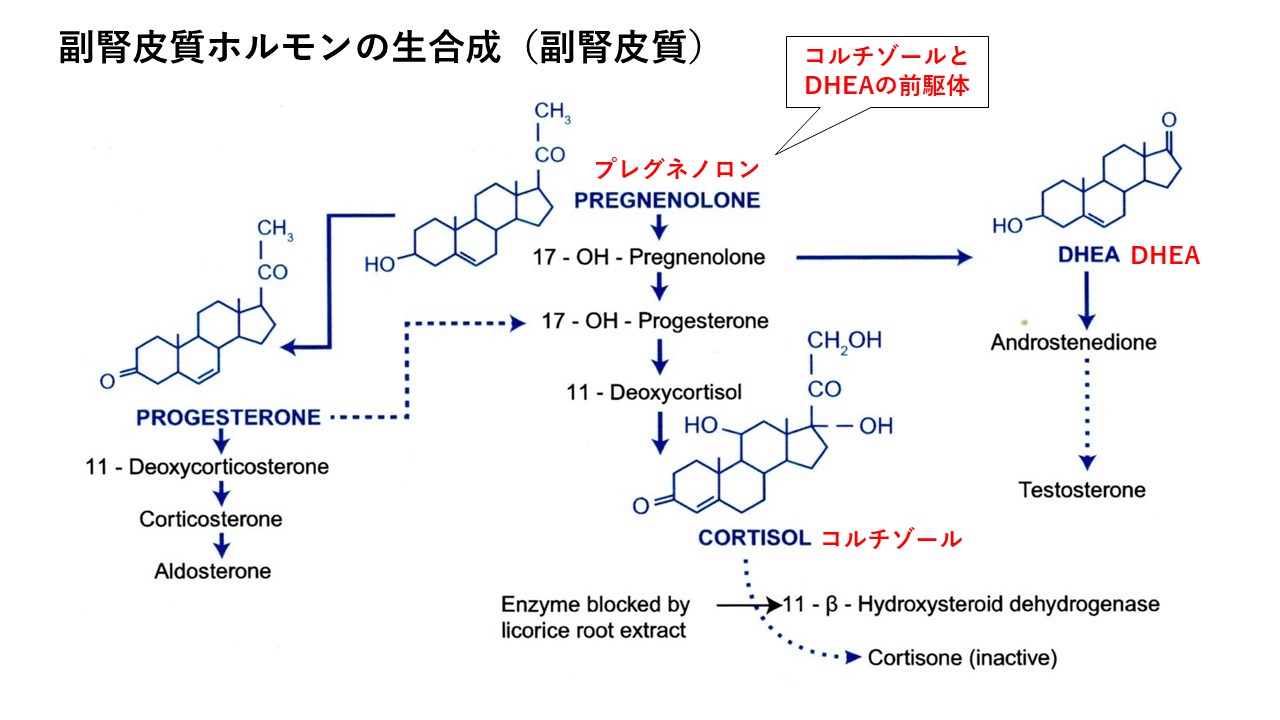
ストレス因子がトリガー(引き金)となり、視床下部からコルチコトロピン放出ホルモン(CRH)とアルギニンバソプッシン(AVP)が分泌されます。それが下垂体後葉から副腎皮質ホルモン(ACTH)を産生させ、脳内の青班核/ノルエピネフリン(LC/NE)系のノルアドレナリン作動性ニューロンが活性化されます。LC/NE系は、主に、エピネフリンとノルエピネフリンによって駆動される即時の〝闘争もしくは逃避〟反応を担当し、ACTHは副腎皮質からのコルチゾールの産生を駆動しています。
コルチゾールは副腎皮質ホルモンであり、ほとんどの組織に存在する細胞内グルココルチコイド受容体(GR)を介して細胞活性を多元的に調節します。コルチゾールはいつもの長期的な代謝プロセスから、ストレスを浴びた際、生存のため、あるいはホメオスタシスを維持するための細胞プロセスに素早く移るために働きます。そして、負のフィードバックによって、組織が、この短期的な、コルチゾールのもつ異化作用および免疫抑制作用に長期間さらされることを制限するように設計されています。
Guilliams TG, Edwards L: Chronic Stress and the HPA axis: Clinical assessment and Therapeutic Considerations. Point institute of nutraceutical research 9(2): 1-12, 2010
しかし慢性的もしくは反復するストレスの暴露は、HPA axis の調節障害を引き起こし、適切なコルチゾール分泌を変化(高コルチゾ-ル、低コルチゾール)させ、末梢の器官に影響を及ぼす可能性があります。
この場合、コルチゾールは〝生体摩耗ホルモン〟と呼ばれることがあります。
デヒドロエピアンドステロン(DHEA)というホルモン副腎皮質で産生されます。DHEAは、副腎皮質ホルモン拮抗薬であり、全身の炎症を防ぐだけでなく、コルチゾールの有害な影響から神経器官、特に海馬を保護する役割を果たしています。この現象は、神経ステロイドの前駆体であるプレグネノロンにも当てはまるかもしれません。
DHEAもしくはDHEA-Sは〝生体修復ホルモン〟と呼ばれることがあります。
しかし慢性的もしくは反復するストレスの暴露は、DHEA-SとDHEAの循環レベルの大幅な低下と、基礎代謝プロセスへの、さらなる損傷につながります。
HPA axis の働きは、コルチゾールもしくはDHEA単独より、コルチゾールとDHEAの比率で区別できます。アルツハイマー認知症の方は、コルチゾールとDHEAの比率が、健常者より優位に高いことが報告されており、そのほとんどは、DHEAレベルの低下に起因するものでした。
この〝コルチゾール:DHEA比〟がHPA axis の機能障害を特定し、治療上の意思決定を洗練させることに役立つことを示唆させます。
Guilliams TG, Edwards L: Chronic Stress and the HPA axis: Clinical assessment and Therapeutic Considerations. Point institute of nutraceutical research 9(2): 1-12, 2010
永田勝太郎先生は、コルチゾールの尿中代謝産物である17-ハイドロキシコルチコステロイド(17-hydroxycorticosteroid:17-OHCS)、DHEA-Sの尿中代謝産物である尿17-ケトステロイド・サルフェート(17-ketosteroid sulfate:17-KS-S)測定し、この2つの比で、健常者と線維筋痛症(FM)の患者さんを比較しました。
その結果、線維筋痛症(FM)の患者さんでは、17-KS-Sが(DHEA-Sの尿中代謝産物)が少なく、17-OHCS(コルチゾールの尿中代謝産物)が多く、17-KS-S(DHEA-Sの尿中代謝産物):17-OHCS(コルチゾールの尿中代謝産物)の比が低かったと報告しました。
このことから、DHES-Sのレベルを上げることが、健康にとって大切なことだと分かります。
DHES-Sの産生は、高齢や重い病気になると副腎や精巣では低下しますが、脳や皮膚では年齢で低下することはなく、脳をよく使う人、生きがいをもっていきいきと暮らしている人では、脳からの産生が年齢に関係なく盛んです。
Guilliams TG, Edwards L: Chronic Stress and the HPA axis: Clinical assessment and Therapeutic Considerations. Point institute of nutraceutical research 9(2): 1-12, 2010
永田勝太郎: 痛み治療の人間学. pp187-190. 朝日新聞出版, 東京, 2009
Guilliams TG, Edwards L: Chronic Stress and the HPA axis: Clinical assessment and Therapeutic Considerations. Point institute of nutraceutical research 9(2): 1-12, 2010より引用
【HPA axisに対するストレス】
患者さんごとに、評価しなくてはならない慢性のHPA axis に対するストレスには、
1,精神的・感情的ストレス
2,睡眠障害
3,代謝・血糖値異常
4,慢性炎症
が挙げられます。
1,精神的・感情的ストレス
ストレスに対する反応と回復の大きさは、ストレスの要因そのものより、むしろ個人の認識に基づいています。つまり、個人の受け取り方によるというものです。
精神的・感情的ストレッサーに対するHPA axisの反応の大きさを決定する4つの重要な要因は、
1,個人にとっての新規性(新たなこと、初めてのこと)
2,予測不可能の性質
3,個人や自我に対する脅威
4,コントロールの喪失感
です。
また、個人的特性も大きな影響力を持っています。例えば、
年齢
性別(女性の優勢)
遺伝的素因などの生来の資質
性格特性(内向性や自尊心の低さなど)
出生前や幼児期の経験
などがあります。
最近、周りのできごとや人の気持ちに対して敏感すぎて困っている人をHSP(highly sensitive person:とても敏感な人)と定義することがあります。
長沼睦雄: 敏感すぎる自分に困っています. 宝島者, 東京, 2017
2,睡眠障害
慢性的なストレスに暴露されると、HPA axisとSNSの異常な活性化が起こり、GH(成長ホルモン)、CRH(コルチコステロイド放出ホルモン)、ACTH放出の正常な日中のパターンが乱れます。その結果、夕方の時間帯や睡眠の初期にコルチゾールが上昇してしまいます。夜間のコルチゾールの上昇は、睡眠がとぎれとぎれとなり、そのストレスのせいでコルチゾールの分泌がされに上昇するという悪循環ができます。そのことで、不眠症となり、うつ病が引き起こされることがあります。
閉塞性睡眠時無呼吸症候群(OSA)もHPA axis の機能障害の主な原因です。OSAで起きる低酸素症は、コルチゾールの放出と、とぎれとぎれの睡眠を引き起こします。OSAは副腎皮質ホルモンの放出によるメタボリックシンドローム、高血圧、炎症性疾患を引き起こすことがあります。
3,代謝/血糖値異常
ストレスの多い状況下では、脳や筋が使うためのグルコースの適切なレベルを維持することが不可欠です。コルチゾールの分泌は、糖新生を刺激し、末梢および脂肪のインスリン抵抗性を引き起こしやすく、グルコースの適切なレベルを維持するのに役立ちます。これらの作用は、短期的に、〝闘争心〟や〝逃避心〟をもたらすためですが、急性のエピソード以上に維持されると悲惨な結果になることがあります。糖質過剰の食生活であったり、インスリン抵抗性をもつ人が、ストレスに長期間さらされると、食後に低血糖の〝クラッシュ〟が起き、コルチゾール反応を誘発します。コルチゾールはインスリン抵抗性を促進することがあり、このサイクルをコントロールすることは困難です。
4,慢性炎症
コルチゾールは強力な抗炎症剤です。どのような炎症でも、通常の炎症シグナル伝達およびHPA axis を介して、コルチゾールは放出されます。過敏性腸症候群、食物アレルギー、関節や心血管の慢性炎症、中心性肥満などによる炎症は、HPA axisの機能障害をされに悪化させる可能性があります。
【副腎疲労】
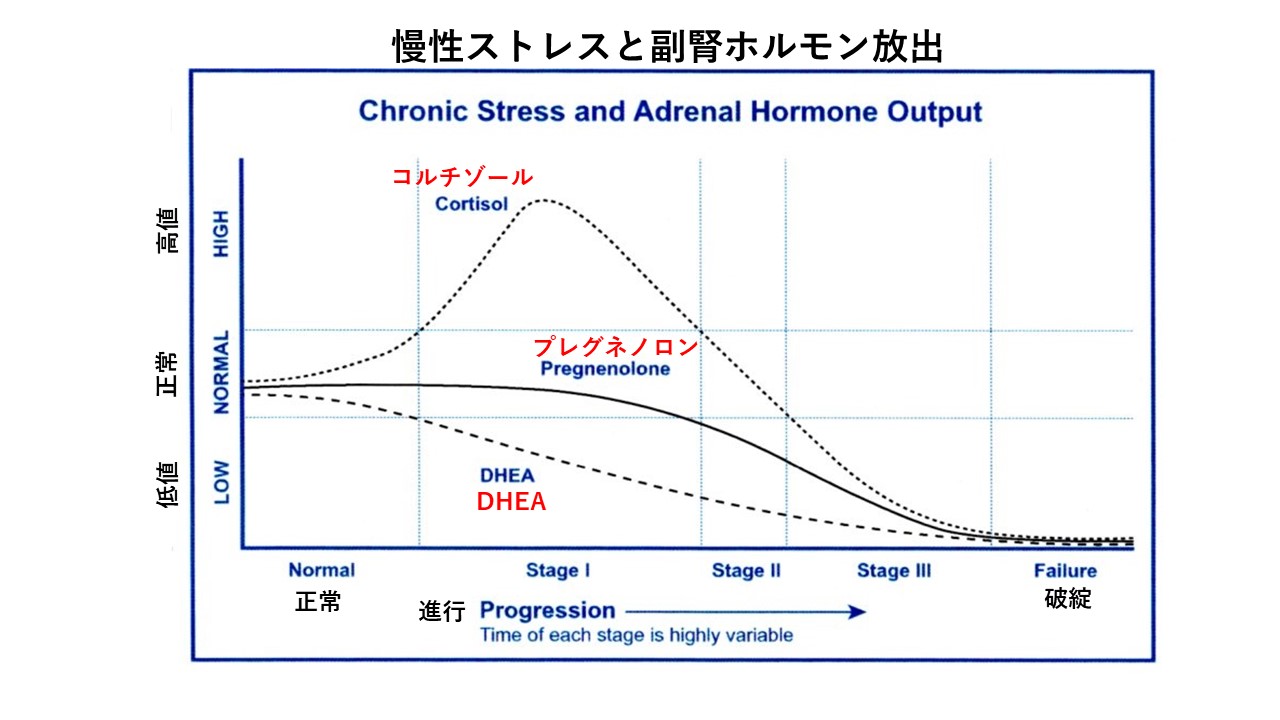
急性もしくは慢性のストレスの暴露は、最終的にHPA axis が過剰反応系から、低反応系もしくは非反応系へ移行します。最終形はいわゆる〝副腎疲労〟などと呼ばれることがあります。
コルチゾールが高い時期は、断続的にストレスが加わることにより、何年も続くこともあれば、激しいストレス状況(戦闘ストレス)を反映していることもあります。
結果的には、コルチゾール産生の減少、そして最終的には低コルチゾール症に至ることもあります。
〝疲労疲労〟という用語は、コルチゾールとDHEAの副腎産生の減少を指摘するのに役に立つかもしれませんが、適応反応は、視床下部と下垂体で最も頻繁に開始され、それによって伝播します。
【コルチゾール分泌の正常日内変動と分泌異常パターン】
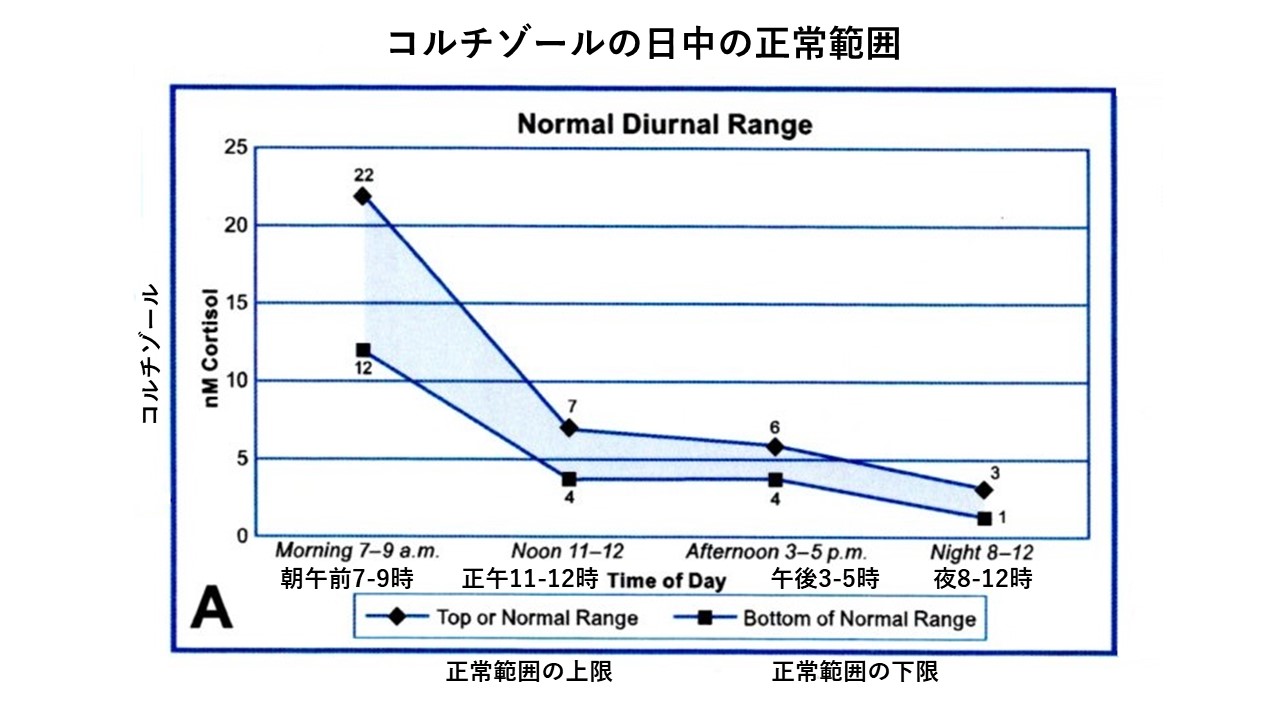
Guilliams TG, Edwards L: Chronic Stress and the HPA axis: Clinical assessment and Therapeutic Considerations. Point institute of nutraceutical research 9(2): 1-12, 2010より引用
コルチゾールの血中濃度は、午前中に最も高く、正午ごろまで徐々に低下し、午後はずっと安定した状態を保ち、夕方から深夜までに再び低下します。
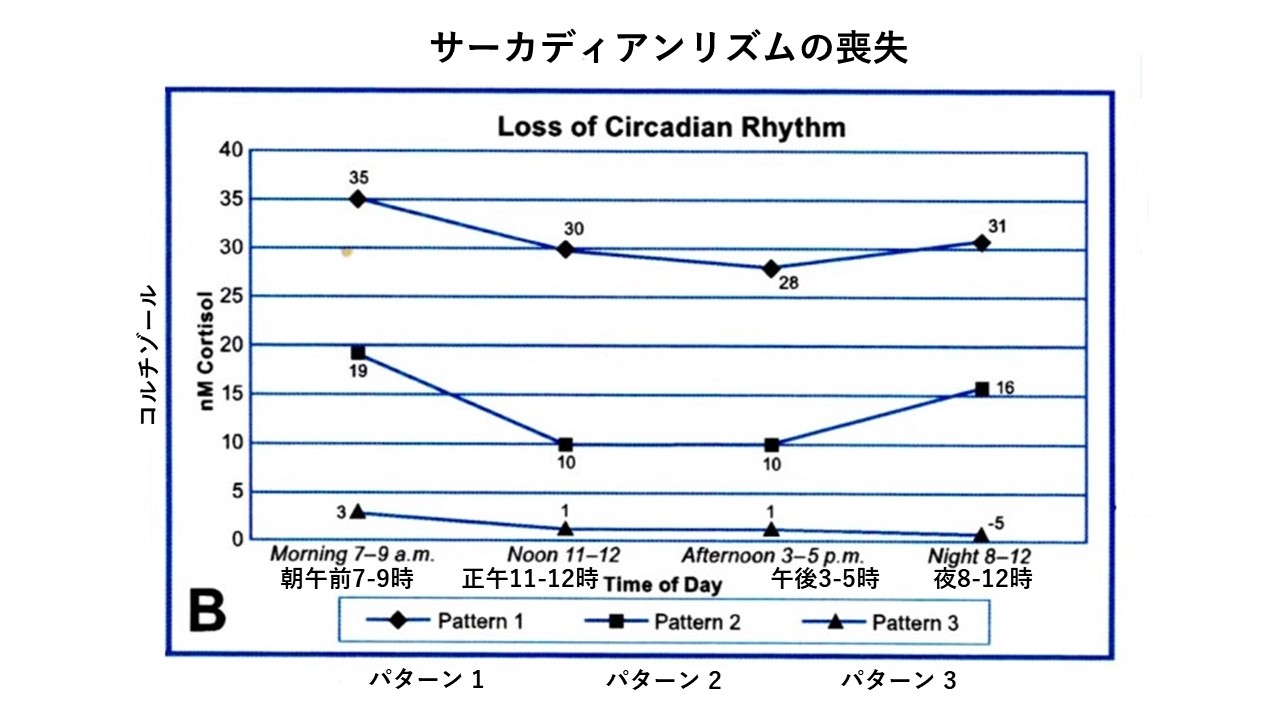
Guilliams TG, Edwards L: Chronic Stress and the HPA axis: Clinical assessment and Therapeutic Considerations. Point institute of nutraceutical research 9(2): 1-12, 2010より引用
この図は、正常な日周パターンに対する、頻繁におきる3つの変化を表しています。
パターン 1 :1日中コルチゾールの分泌が停止しない潜在的な高コルチゾールを表しています。これは急性のストレス因子、または視床下部と下垂体によるコルチゾールのフィードバックに対する抵抗が原因である可能性がある。
パターン 2:睡眠のパターンの乱れや抑うつ状態を引き起こす可能性のある日中パターンを表しています。
朝のコルチゾールの急増は、〝コルチゾール覚醒反応(Cortisol Awakening Response:CAR)〟と呼ばれます。
パターン 3:低コルチゾール曲線を表しています。アジソン病の患者さんは、各測定値が0に近い値になります。
Guilliams TG, Edwards L: Chronic Stress and the HPA axis: Clinical assessment and Therapeutic Considerations. Point institute of nutraceutical research 9(2): 1-12, 2010より引用
【高コルチゾールと小径線維ニューロパチー(SFN)】
【低コルチゾールと小径線維ニューロパチー(SFN)】
【低DHEA/DHEA-Sと小径線維ニューロパチー】
ただいま作成中です。








